Course marathonienne contre la mort

Par quel bout prendre la vie lorsqu'elle marche sur le fil du rasoir ? C'est au quotidien que les citoyens de toutes les catégories sociales, de tous âges et sexes sont confrontés à des problèmes extrêmes de santé où le pronostic vital est en jeu.
Les cas sont aussi nombreux que divers. Un proche parent qui pique une crise cardiaque ou un accident cardio-vasculaire plus connu sous le sigle AVC, une hypertension qui flirte avec les pics, un accident de la circulation au milieu de l'autoroute ou dans une zone d'accès difficile, une chute violente, bonjour les dégâts et le stress qui va avec. Dans les cas les moins graves comme dans les situations les plus désespérées, le temps de réaction est un élément qui joue sur les chances de survie.
Or, le visage quasi-kafkaïen de la circulation surtout à Dakar, l'état des routes, le déficit d'ambulance, la part de négligence des familles des victimes, le comportement du personnel médical ainsi que que le niveau du plateau médical sont assez d'éléments qui ne militent pas en faveur d'une bonne administration des soins d'urgence dont le caractère vital est pourtant reconnu par les spécialistes. Si tout n'est pas noir dans cet univers assez particulier des Urgences médicales, la part grise reste importante. EnQuête a essayé d'en savoir plus...En Profondeur sur deux jets...
MOYENS MATÉRIELS ET HUMAINS INSUFFISANTS
Le casse-tête des lits
Au Sénégal il ne fait pas bon de voir sa santé subitement se dégrader. La prise en charge des urgences est loin d’être des meilleures. Du lieu de l’accident (au sens large du terme) aux premiers soins dans une structure de santé, la chaîne de survie connaît de nombreuses failles. Quasi absence de la médecine pré-hospitalière, évacuation dans des conditions déplorables, services d’urgences loin d’être aux normes. Toutefois, quelques initiatives font penser à un début de solution qui, à terme, pourraient bien changer la donne.
 «L’urgence est une dégradation de la santé, non prévue, de survenue brutale et demandant une réponse rapide. En médecine, l’urgence est une situation pathologique imposant la prise de mesure thérapeutique sans laquelle l’évolution se ferait vers l’aggravation des lésions voire la mort dans un délai plus ou moins court». Cette définition de l’urgence vient du document stratégique 2014/2017 sur la question. Au Sénégal, elle est une question très préoccupante.
«L’urgence est une dégradation de la santé, non prévue, de survenue brutale et demandant une réponse rapide. En médecine, l’urgence est une situation pathologique imposant la prise de mesure thérapeutique sans laquelle l’évolution se ferait vers l’aggravation des lésions voire la mort dans un délai plus ou moins court». Cette définition de l’urgence vient du document stratégique 2014/2017 sur la question. Au Sénégal, elle est une question très préoccupante.
Elle occupe une place importante dans l’activité des médecins. Mais malgré tout, elle est très problématique. C’est un sujet à polémique, car les acteurs ne se comprennent pas très souvent. Quand les médecins estiment être à bout de leurs forces et trouvent les populations exigeantes et trop impatientes, ces dernières expriment un manque de satisfaction générale. Elles reprochent aux premiers d’être peu serviables, discourtois et parfois même arrogants (voir ailleurs). En réalité, le problème est dans les moyens et les comportements.
Si l’on en croit le Pr Mamadou Diarrah Bèye urgentiste par ailleurs directeur général du Service d’assistance médical d’urgence (Samu), entre 70 et 80% des activités médicales sont des interventions d’urgence. D’après ce spécialiste, cela s’explique par le fait que les Sénégalais ne se rendent à l’hôpital que quand leur état de santé se complique. «Souvent, quand quelqu’un a une maladie, c’est d’abord l’automédication, le passage chez le tradi-praticien, le marabout, le charlatan. Du coup, c’est quand les choses vont vraiment très mal que les gens arrivent à l’hôpital».
«On nous amène les patients au stade terminal de leur maladie»
Le médecin colonel Mapathé Seck va plus loin. Le chef du service des urgences de l’hôpital principal affirme que le malade n’arrive à l’hôpital que quand sa situation est désespérante. D’où le nombre de morts élevé aux services d’urgence. «Les malades restent longtemps à domicile ou dans d'autres structures, et on nous les amène au stade terminal de leur maladie.
Ils arrivent parfois dans un état grave. Donc là, forcément, les sauver pose problème», souligne-t-il. Un facteur aggravant est que, dans ces conditions, il y a une absence totale de soins pré-hospitaliers. Les patients débarquent à bord d’un taxi ou d’un véhicule particulier avec tous les risques d’aggravation des lésions existantes, mais également ignorant royalement les capacités d’accueil de la structure ciblée.
À ceux-là s’ajoutent les accidentés de la circulation. En cela, les chiffres du Samu national et des sapeurs pompiers parlent d’eux-mêmes. Sur les 12 613 interventions pour secours à victimes des sapeurs-pompiers, les 10 243 sont des accidents de la circulation, et les 5 180, c’est-à-dire presque la moitié, ont eu lieu à Dakar. Et la situation est toujours plus tendue pendant le week-end. Nos interlocuteurs croient savoir que la fête n’y est pas étrangère.
Si on fait le total des deux premiers trimestres 2013 du Samu, on se rend compte que 239 des 568 transports de malades, soit 42% relèvent des consultations Sos à domicile et accidents sur la voie publique. Or, dans beaucoup de cas d’accidents, l’état du patient souffrant de traumatisme est extrêmement critique. Ce qui rallonge la liste macabre des décès aux urgences. Outre ces causes, les autres pathologies peuvent être mortelles si la prise en charge connaît un retard. Il s’agit, pour l’essentiel, des urgences obstétricales suite à un accouchement difficile, des pathologies cardio-vasculaires et des pathologies infectieuses.
Les 90% ne sont pas des urgences
Quand tous ceux-là se retrouvent dans les hôpitaux peu dotés de moyens, les problèmes sont durement ressentis. Pourtant ils ne sont pas les mêmes, se désolent les spécialistes de la santé. Ils regrettent aussi que leurs concitoyens fassent fi de la pyramide sanitaire pour venir envahir des hôpitaux de niveau trois pour des maladies qui peuvent être prises en charge par les centres et districts de santé.
Pour l’un d’entre eux, seul le 1/3 des malades sont de vraies urgences. Un autre estime que les 90% ne sont pas dans la nécessité vitale. À cela s’ajoute le fait que la plupart ignore que la prise en charge se fait non pas par ordre d’arrivée, mais plutôt par ordre de priorité. C’est-à-dire que celui dont la vie est la plus menacée passe en premier, même s'il arrive en dernier.
En termes de moyens logistiques, un service d’urgence doit être doté d’au moins deux lits déchoquage, c’est-à-dire ayant un respirateur artificielle et un défibrillateur en plus d’une radio et d’un scanner fonctionnel. Jusqu’à récemment, rares sont les structures sanitaires qui en disposaient. On a même entendu parler de scanners qui sont tombés en panne pendant des mois.
Aujourd’hui, on assure que la donne est en train de changer, mais il reste énormément d’efforts à faire. En la matière, l’hôpital Principal fait figure de référence. Quand les acteurs évoquent les urgences, ils reviennent souvent à cette structure. À en croire certains, c’est le seul établissement qui a un service digne de ce nom.
Selon son chef le colonel Seck invité d’une émission, le service a un personnel d’une cinquantaine d’agents et accueille entre 40 et 41 mille malades par an. La question se pose même de savoir si cela est dû à la rigueur militaire. Derrière lui, l’hôpital de Grand Yoff a fait beaucoup d’efforts. Suivent, à Dakar: Pikine, Fann, l’hôpital militaire de Ouakam… Un pas est fait aussi dans les régions. «L’hôpital de Thiès a un service d’accueil des urgences qui marche bien, ceux de Kaolack, Saint-Louis, Ourossogui, Ndioum, Fatick et Ziguinchor en ont», énumère le Pr Bèye. Cependant, ces centres sont loin d’avoir la capacité requise pour prendre en charge les malades.
En termes de moyens humains, le Sénégal compte entre 15 et 20 urgentistes. Or, le Samu à lui seul a besoin de 20 urgentistes, si l’on en croit le Pr Bèye. Il s’y ajoute, poursuit-il, que chaque hôpital doit en disposer au moins cinq. Pour combler ce gap énorme, une formation a été instituée en 2008. On est aux premières promotions.
Par ailleurs, avant de vivre le calvaire des longues attentes dans les structures de santé, les populations sont d’abord confrontées aux problèmes de la médecine pré-hospitalière, particulièrement le transport des malades. Le Samu est en train de faire beaucoup d’efforts, mais son activité n’est pour l’instant qu’une goutte d’eau dans la mare (voir ailleurs).
Quant aux sapeurs-pompiers, ils sont loin de pouvoir combler le gap, malgré la volonté. D’abord, les ambulances ne sont pas médicalisées. Ensuite, il n’y a pas de médecin à bord. Ce n’est que récemment que des infirmiers sont dans les ambulances, sinon c’étaient les sapeurs entre eux. D’ailleurs, cette initiative de faire accompagner les sapeurs d’un infirmier n’est effective qu’à Dakar. Il en est à ses balbutiements à Saint Louis. Les autres contrées attendent encore.
«On nous appelle parfois pour nous dire : ’’faites vite, la mer brûle’’
L’autre écueil est le manque d’ambulance. Seules les cinq casernes de la capitale disposent de deux ambulances chacune. Elles font en moyenne huit sorties par jour. Les autres régions n’en ont qu’une. Sur les 42 départements, il n’y a que les 22 qui sont dotés de compagnies. Un programme d’ici à 2017 a pour objectif de couvrir la totalité du territoire national. Le colonel Singhane Diagne, chargé de communication de la Brigade nationale des sapeurs pompiers (Bnsp), annonce une vingtaine d’ambulances d’ici à deux mois.
Et si les sapeurs-pompiers arrivent à trouver une ambulance pour intervenir, il leur reste à affronter la circulation et l’accueil dans les structures hospitalières. L’une des principales difficultés des sapeurs, comme de tous les ambulanciers d’ailleurs, est de trouver une voie dégagée. Les embouteillages sont quasi permanents et le manque de civisme des chauffeurs inédit.
«Nous disposons de corne de feu pour le jour et de gyrophare pour la nuit, mais il nous est très difficile de nous frayer un chemin. Les gens disent : ‘’ils n’ont personne à bord, ils veulent juste passer avant nous’’. Ils oublient que l’ambulance peut être en route pour aller chercher un blessé. Il y a un réel travail de sensibilisation à faire», suggère le colonel Diagne.
La mission est d’autant plus difficile que le chauffeur d’une ambulance qui commet une infraction est jugé au même titre qu’un citoyen lambda au volant de son véhicule. De ce fait, le temps idéal pour que le souffrant soit pris en charge, appelé dans leur jargon ‘’intervention limite thérapeutique’’, qui est de 10 mn dépasse facilement 30 mn.
Très souvent, c’est une question d’heure. Curieusement, au milieu de ces obstacles, certains citoyens se croient permis de jouer avec la vie des autres. «On nous appelle parfois pour nous dire :’’faites vite, la mer brûle. Si vous tardez à intervenir, elle sera consumée par le feu», se désole le Colonel Singhane Diagne.
«Il nous arrive de trimbaler un malade pendant cinq heures»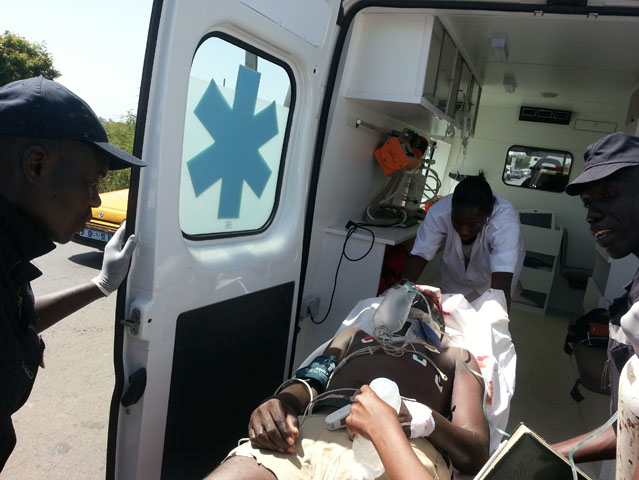
Pourtant le calvaire est loin d’être terminé pour eux. Une fois qu'on arrive dans une structure hospitalière, l’admission du blessé relève d’une tâche herculéenne. Quand les sapeurs évoquent la question, on constate que c’est plutôt le cœur qui parle. Ils sont particulièrement amers vis-à-vis des soignants. «Il nous arrive de trimbaler un malade pendant cinq heures. Nous sommes fréquemment obligés de requérir la police ou le procureur pour que le malade soit pris en charge. Même pour déposer un corps à la morgue, c’est un problème.»
Nos interlocuteurs disent avoir constaté qu’à chaque fois qu’il s’agit d’un malade mental renversé sur la chaussée ou d’une fracture ouverte, les médecins ont tendance à refuser. Le premier parce qu’il n’y a personne pour payer, et le second parce que la guérison prend du temps. Difficile de croire qu’il s’agit là d’un mauvais procès, étant donné que le rapport du premier trimestre 2013 du Samu mentionne la «difficulté d’admission des patients non accompagnés et des malades mentaux victimes d’AVP (Ndlr : accident sur la voie publique)».
A l’inverse, les médecins reprochent aux sapeurs de débarquer sans s’informer au préalable sur les possibilités d’accueil. Pourtant, ils se défendent à leur tour, déclarant qu’avec la pratique, ils savent à peu près quel blessé conduire dans quelle structure. Mais dans tous les cas, ils ne semblent pas prêts à se considérer comme les fautifs. «Notre devoir est d’amener les blessés à l’hôpital. S’il n’y a pas de place, c’est à eux de s’en charger. Notre travail s’arrête là où commence le leur», rétorque-t-on.
Aujourd’hui, on se dit être dans une nouvelle dynamique. L’heure est à l’accroissement des moyens et à plus de régulation. En plus du Samu, les sapeurs sont en train de mettre sur pied un centre de coordination des opérations pour mieux harmoniser. Beaucoup de réunions sont organisées avec la participation de tous les concernés. On peut donc espérer que d’ici quelques années, les évacuations sanitaires à pas de caméléon et les longues attentes dans les services d’accueil des urgences ne seront qu’un mauvais souvenir.
PAR BABACAR WILLANE